Abcesele post-injectare sunt o inflamație purulentă limitată a țesuturilor moi la locul de injectare a medicamentelor. Conceptele de abces și flegmon nu trebuie confundate. Spre deosebire de un abces, cu flegmon, procesul are o natură difuză, neseparat de țesuturile sănătoase din jur. Un abces se caracterizează prin formarea unei cavități pline cu conținut purulent.
Peretele interior al cavității este o membrană piogenă (cochilie), căptușită cu țesut de granulație și producând exudat. Formarea unei membrane piogene este o manifestare locală a reacției de protecție a corpului, datorită căreia este localizat procesul purulent-necrotic.
Procesul de formare a puroiului poate avea atât o natură aseptică, cât și un proces purulent cu participarea unui agent infecțios. Un abces aseptic se dezvoltă fără adăugarea unei infecții și este cauzat de introducerea în țesuturi a unor medicamente iritante concentrate (de exemplu, soluție de sulfat de magneziu 25%, analgină).
Procesul purulent se dezvoltă la introducerea infecției. Agenții patogeni purulenți (stafilococ, streptococ, Pseudomonas aeruginosa, grup de infecții anaerobe, proteus) pot pătrunde în țesuturile moi exogen din exterior, precum și endogen cu fluxul de sânge și limfa din focarul infecției cronice (carii, amigdalite, abcese în organe și țesuturi îndepărtate).
Următorii factori contribuie la apariția unui abces:
- formarea unui hematom la locul injectării cu infecție ulterioară,
- introducerea medicamentului în țesutul subcutanat,
- nerespectarea regulilor de asepsie în timpul manipulărilor,
- scăderea imunității pe fondul bolilor concomitente (diabet zaharat, escare).
Tabloul clinic
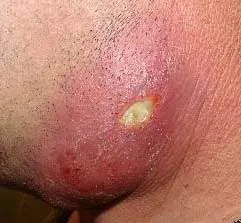
Severitatea manifestărilor locale depinde de localizarea procesului - cu cât abcesul este localizat mai profund, cu atât manifestările sale externe sunt mai puțin pronunțate. O reacție inflamatorie cu manifestări clasice apare în zona de injectare a unui medicament sau a unei alte substanțe injectate greșit. Semnele externe ale unei reacții inflamatorii sunt:
- umflătură
- hiperemie (roșeață),
- durere semnificativă
- creșterea temperaturii (locală),
- disfuncție.
În primele zile, se formează o etanșare dureroasă la locul injectării - etapa de infiltrare. Dacă infiltratul nu suferă o dezvoltare inversă, se formează un abces. Umflarea și hiperemia apar atunci când se formează o grămadă de puroi, în timp ce se palpează o compactare dureroasă cu înmuiere în centru. În stadiul de supurație, se adaugă simptome de intoxicație datorate absorbției produselor de descompunere: creșterea temperaturii corpului de la subfebril la un număr mare (40-41°С în cazurile severe), deteriorarea stării generale a pacientului, pierderea poftei de mâncare. , greață, creștere accentuată a durerii în zona abcesului, dureri de cap și amețeli. Analizele clinice de sânge relevă o creștere a VSH, o deplasare neutrofilă a formulei leucocitelor spre stânga. Efectuarea unui diagnostic, de regulă, nu provoacă dificultăți.
la continut?
Tratamentul abcesului post-injectare
În stadiul de infiltrare, sunt prescrise medicamente antiinflamatoare, proceduri fizioterapeutice (UHF), administrarea de antibiotice și enzime proteolitice prin electroforeză. Abcesul format este o indicație pentru intervenția chirurgicală - deschidere, evacuare a conținutului purulent și drenaj. Micile abcese localizate superficial în țesutul subcutanat sunt supuse deschiderii în ambulatoriu sub anestezie locală de infiltrație folosind soluții de novocaină 0,5% saulidocaina 2%.
Abcesele profunde nu pot fi curățate adecvat de puroi folosind anestezie locală. Astfel de pacienți sunt internați într-un spital chirurgical. Operația se efectuează sub anestezie intravenoasă. O tăietură de dimensiunea necesară pentru scurgerea liberă a gunoiului de grajd se face deasupra locului celei mai mari fluctuații. Toate cavitățile purulente și buzunarele de abces sunt distruse pentru a evita reapariția. Cantitatea de conținut purulent poate varia de la câțiva mililitri la câteva zeci de mililitri și chiar până la un litru. Cavitatea abcesului este spălată temeinic cu soluții antiseptice pentru a îndepărta toate țesuturile necrotice, se aplică drenaj activ sau pasiv, iar rana este umplută lejer cu țesuturi de tifon. Deasupra se aplică un bandaj aseptic. Pansamentele se efectuează zilnic cu o toaletă a cavității plăgii și înlocuirea drenajului, dacă este necesar.
Evacuarea puroiului, de regulă, duce la o îmbunătățire rapidă a stării de bine a pacientului, scăderea temperaturii, reducerea simptomelor de intoxicație, normalizarea imaginii sanguine.
Numirea antibioticelor (ținând cont de sensibilitatea conform fișei de antibiotice) în perioada postoperatorie este indicată pacienților cu sindrom de intoxicație severă, pacienților care primesc chimioterapie sau imunosupresoare, cu patologie sistemică concomitentă.
la continut?
Prevenirea abcesului post-injectare
- în timpul manipulării, asepsia trebuie respectată cu strictețe,
- reutilizarea unei seringi de unică folosință este inacceptabilă,
- deschideți ambalajul imediat înainte de injectare, tratați cu atenție locul tăiat al fiolei sau capacul flaconului,
- evitați să scăpați unealta, să atingeți obiecte contaminate,
- camera trebuie sa fie curata,
- administrarea medicamentelor trebuie să fie lină și numaiintramuscular, lungimea acului trebuie să corespundă grosimii țesutului subcutanat,
- este necesar să se alterneze locurile de administrare a medicamentelor,
- este mai bine dacă injecțiile sunt efectuate de un specialist calificat.
Pacientul trebuie supravegheat de un chirurg timp de 10-14 zile. Prognosticul bolii este favorabil și depinde în mare măsură de bolile concomitente. Măsurile de reabilitare au ca scop refacerea pielii, a activității musculare și a capacității generale de lucru.
