Psoriazisul este o dermatoza cronica caracterizata prin aparitia unor eruptii papulare solzoase pe piele insotite de mancarimi. Apare la 2% din populație, în principal la grupa de vârstă 20-25 de ani, dar în ultimii ani s-a înregistrat o „întinerire” a bolii. În terminologia medicală, termenul „lichen solzător” este uneori folosit pentru a desemna această patologie.
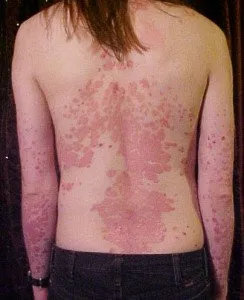
Psoriazisul poate afecta orice parte a corpului uman, în cele mai multe cazuri, manifestările bolii sunt localizate pe cap, coate, palme, picioare, în cazuri rare - pe unghii, țesuturi moi ale gurii și organe genitale. În plus, 20% dintre pacienți dezvoltă o inflamație a artritei, care se numește artrită psoriazică.
În cursul patologiei, este încăpățânată și lungă, cu perioade de remisie care durează câteva luni, dar boala continuă până la moarte. Doar în cazuri rare se observă recuperarea pacientului.
Cauzele bolii
Până în prezent, cauza psoriazisului la om nu a fost pe deplin elucidată, deși au fost prezentate mai multe teorii care încearcă să explice apariția acestei patologii. Teorii:
- endocrin;
- neurogen;
- infectioase (aceasta include virale);
- autoimună;
- schimbabil;
- infecțioase și alergice;
- alergic;
- parazitar;
- ereditar
Fiecare teorie se bazează pe numeroase observații și rezultate ale studiilor de laborator.
Cea mai veche teorie este considerată infecțioasă, deoarece apariția psoriazisului după anumite boli infecțioase (gripa, scarlatina) a fost remarcată încă din secolul al XIX-lea. În favoarea acestei teorii, cursul lung recurent, natura sistemică a leziunii, particularitățile evoluției erupțiilor cutanate și legătura exacerbărilor cu unele heliofiziologice șifactori meteorologici. Chiar și teoria relației dintre psoriazis și sifilis și tuberculoză a fost prezentată, deși mai târziu o astfel de ipoteză nu a rezistat criticilor.
Teoria ereditară se bazează pe cazuri descrise de dezvoltare a bolii de-a lungul mai multor generații.
În favoarea teoriei schimbului, scăderea morbidității în perioadele de foame, tulburarea metabolismului grăsimilor și creșterea conținutului de plăci de fosfor vorbesc de la sine.
La un moment dat, teoria endocrină a avut mulți susținători, ceea ce poate fi explicat prin încălcarea funcției gonadelor, cursul sarcinii, ciclul menstrual și perioada de alăptare la mulți pacienți cu psoriazis.
În plus, s-a observat că unii pacienți cu psoriazis sunt declanșați de o cădere nervoasă, ceea ce vorbește în favoarea teoriei neurogene. S-a constatat că astfel de pacienți au o rezistență redusă la stres și la consecințele acestuia.
la continut?
Simptomele bolii
Locurile tipice pentru erupții cutanate sunt coatele, sacrul, genunchii și scalpul. Pe piele apar noduli roșii, care sunt acoperiți cu solzi albi. Inițial, dimensiunea unui astfel de nod coincide cu dimensiunea unui cap de ac, dar mai târziu crește până la dimensiunea unei monede. Atunci când se îmbină, se formează plăci pe piele, care pot să semene cu hărțile topografice în formă.
Psoriazisul pe palme și tălpi
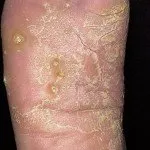
Psoriazisul pe mâini
Psoriazisul pustular generalizat
O perioadă de erupții cutanatepoate fi însoțită de o creștere a temperaturii corpului, o creștere a ganglionilor limfatici, mâncărime și iritarea pielii. În cazuri rare, erupții cutanate atipice sunt observate la axile, sub glandele mamare și pe organele genitale.
la continut?
Etapele psoriazisului
În prima etapă, progresivă, se subliniază apariția erupțiilor cutanate și creșterea dimensiunii acestora. În această fază, apariția de noi papule poate fi cauzată chiar și de o afectare mică sau nesemnificativă a pielii, care se numește simptomul Kebner. De exemplu, după o arsură solară, un ac de injecție sau zgârieturi. În absența tratamentului și pe măsură ce boala progresează, se formează eritrodermia psoriazică.
După ce apariția papulelor noi se oprește și are loc o creștere a peelingului acestora, până la distrugerea aproape a întregii pielii, boala trece în așa-numita perioadă staționară. Această perioadă se caracterizează prin prezența papulelor numulare, lenticulare și miliare pe piele. Pe măsură ce elementele sunt absorbite, se observă hipopigmentare temporară a pielii, mai rar hiperpigmentare.
La al treilea stadiu, regresiv (invers), se observă dispariția treptată a erupțiilor cutanate. O parte dintre pacienții în acest stadiu încă mai prezintă mâncărime, în timp ce senzațiile subiective sunt fie complet absente, fie slab exprimate.
La un număr de pacienți cu psoriazis, articulațiile sunt afectate, ceea ce se numește artrită psoriazică. De regulă, articulațiile interfalangiene sunt afectate, în cazuri rare - articulațiile mari, în cazuri excepționale - articulațiile coloanei vertebrale și articulațiile sacroiliace. În stadiul inițial, pacienții se plâng de dureri la nivelul articulațiilor, la care ulterior li se alătură umflarea și mișcarea limitată. Sunt posibile luxații și subluxații ale articulațiilor afectate. Procesul se termină în absența tratamentuluianchiloza și deformarea permanentă a articulației, ceea ce duce la invaliditate.
la continut?
Diagnostic și tratament
Diagnosticul psoriazisului se bazează pe leziunea caracteristică și pe aspectul pielii.
De remarcat că astăzi nu există studii specifice pentru diagnosticul psoriazisului. Cu psoriazisul activ și progresiv, modificările caracteristice proceselor autoimune, inflamatorii și reumatice, precum și tulburările biochimice și endocrine pot fi detectate printr-un test de sânge. În cazurile dificile, o biopsie cutanată este utilizată pentru a exclude alte patologii.
Tratamentul depinde de localizarea leziunilor, istoricul medical al pacientului, severitatea și intoleranța la medicamente. Trebuie remarcat faptul că până în prezent au fost dezvoltate 20 de metode de tratament al psoriazisului. Adevărat, niciunul dintre ei nu a permis realizarea unui tratament complet, ceea ce se datorează lipsei unui singur concept și teorie a etiopatogenezei bolii.
Află aici ce unguente recomandă medicii pentru psoriazis.
Ce recomanda medicina populara in tratamentul psoriazisului.
În formele ușoare se efectuează un tratament local, care constă în prescrierea terapiei cu raze ultraviolete. În caz de intoleranță la această tehnică, aceștia trec la tratament sistemic.
O parte importantă a tratamentului este dieta, care implică excluderea grăsimilor, a alimentelor condimentate, a alcoolului și a fumatului din dieta animalului.
În stadiul de progresie, se prescriu medicamente antihistaminice și hiposensibilizante. Terapia sedativă se efectuează cu preparate de valeriană, brom și eleniu. Unguentele cu corticosteroizi sunt folosite ca mijloace externe.
În faza staționară, injecțiile cu toxoid stafilococic, pirogen, autohemoterapie s-au dovedit bine.radiații ultraviolete.
Formele severe necesită numirea de citostatice, corticosteroizi, plasmafereză, hemosorpție.
