Boala, cunoscută în mod popular sub numele de bunions (sau umflături) pe picioare, din punct de vedere științific sună destul de convingător: Hallux Valgus, sau deformarea în valgus a primului deget de la picior. Apare atunci când echilibrul muschi-tendon este perturbat. Uneori se confundă cu guta. Cu toate acestea, aceste două patologii au etiologii complet diferite.
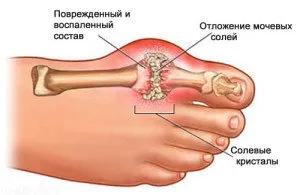
Dezvoltarea gutei
Cauza guteieste o încălcare a metabolismului acidului uric, ca urmare a căreia sărurile sale sunt depuse în articulații, inclusiv în picioare. Această patologie este mai frecventă la bărbați.
Deformarea valgus în majoritatea cazurilor afectează picioarele feminine. Este o deformare a articulației metatarso-falangiene a degetului mare, ca urmare a căreia falangele primului deget sunt situate la un anumit unghi una față de cealaltă, în timp ce capul osului uneia dintre falange începe să iasă din latura.
Ca rezultat, la baza degetului mare se formează o umflătură caracteristică.
De ce se dezvoltă deformarea valgus?
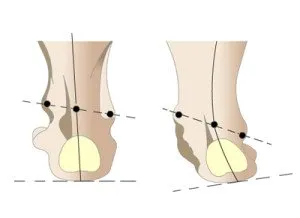
Dezvoltarea deformării piciorului în valg
În primul rând, puțină anatomie. Piciorul are două arcade: transversală și longitudinală. Funcția lor principală este menținerea echilibrului și amortizarea la mers. Capetele oaselor metatarsiene sunt situate în arcul transversal și formează un fel de arc.
Motivul dezvoltării deformării este înclinarea capului primului os metatarsian spre interior cu deviația simultană a falangelor primului deget spre exterior. Ca urmare a acestor modificări, sarcina de pe picior este redistribuită: cea mai mare parte cade pe oasele metatarsiene medii, care încep să cadă sub presiune și sunt fixate într-o poziție incorectă. Apariția calusurilor pe tălpi este un semnal de avertizare: indică o presiune pe termen lung asupra țesuturilor moi ale capetelor oaselor metatarsiene, careduce la o reducere a grosimii țesutului adipos subcutanat și o încălcare a proprietăților de amortizare ale piciorului.
La început, primul deget începe să devieze spre exterior și pare să „cade” pe degetele vecine. După aceea, formarea unei mici umflături începe la baza degetului. În timp, se poate umfla și înroși. Abaterea degetului mare este progresivă.
Astfel, deformarea degetului mare este o consecință a deviației osului metatarsian.
În funcție de severitatea modificărilor, se disting trei etape ale bolii:
la continut?
Ce poate provoca deformare?
Cel mai frecvent factor care contribuie la dezvoltarea gleznei sunt picioarele plate transversale congenitale sau dobândite. Alte cauze ale deformării valgus sunt:
- predispoziție genetică - s-a observat o legătură naturală între apariția unei umflături la o fiică și prezența acesteia la mamă;
- greutate excesivă, ceea ce duce la o creștere a sarcinii totale pe picioare;
- leziuni;
- osteoporoza;
- purtarea pantofilor incomozi: acest factor explică dezvoltarea cea mai frecventă a anomaliei la femei. Mersul cu tocuri înalte, mai ales dacă pantofii sunt strânși, crește semnificativ sarcina pe partea din față a piciorului. În timp, sarcinile inegale duc la deformarea primului deget.
la continut?
Tratamentul unui os pe picior
În stadiile incipiente ale Hallux Valgus, când deformarea nu a atins încă dimensiuni semnificative, este posibilaplica metode conservatoare de tratament.
1. Utilizarea dispozitivelor ortopedice:
- rolele interdigitale, tălpile interioare, tălpii distribuie uniform sarcina în partea din față a piciorului;
- corectoare pentru degete - fixează degetul deformat în poziția corectă din punct de vedere anatomic și previne abaterea ulterioară a acestuia: sunt convenabile de utilizat noaptea;
- atele ortopedice - modele speciale pentru fixarea degetelor (unele mostre pot fi purtate chiar și în timpul zilei sub pantofi);
- sape speciale - functia lor este de a sustine arcul transversal al piciorului, la exterior sunt o banda elastica prevazuta cu o insertie cu cocoa (neadaptata pentru purtare permanenta).
2. Metodele de kinetoterapie sunt recomandate în stadiile inițiale ale bolii. Se utilizează magnetoterapia, expunerea cu laser, etc.. Acestea reglează tonusul muscular și ligamentar, normalizează circulația sanguină locală.
3. Masajul picioarelor are ca scop imbunatatirea circulatiei sangelui si corectarea starii muschilor si ligamentelor.
4. Băi de picioare. Tratamentele cu sare de mare ajută perfect. La 1 litru de apă caldă (36-37 de grade) se adaugă o lingură de sare. La început, acestea ar trebui făcute în fiecare zi (timp de aproximativ 20 de zile), după care numărul de proceduri poate fi redus la 3 pe săptămână.
5. Exerciții speciale: mers pe călcâie, pe degete, pe interior, apoi pe exteriorul piciorului.
6. Medicamentele antiinflamatoare nesteroidiene sunt utilizate în prezența sindromului de durere.
la continut?
Interventie chirurgicala
În prezența unor deformări semnificative, singura metodă posibilă de tratament este intervenția chirurgicală. Poate fi efectuat în orice stadiu al bolii. Metoda este aleasă în funcție de gradul de deteriorare. Se poate realiza:
- intervenții chirurgicale pe țesuturi moi;
- operații asupra structurilor osoase;
- operatii combinate.
Indiferent de tehnica aleasă, scopul acesteia este refacerea la maximum a anatomiei piciorului.
Medicina modernă oferă peste 300 de metode de îndepărtare chirurgicală a oaselor de pe degetul mare. Anterior, astfel de operații erau extrem de traumatice - esența lor consta în tăierea obișnuită a părții proeminente a falangei sau îndepărtarea completă a capului osului metatarsian. Drept urmare, degetul și-a pierdut calitățile de susținere, deoarece a început să se țină doar de țesuturile moi.
Metodele moderne sunt mai puțin traumaticeși constau în modificarea unghiului dintre oasele falangelor primului deget, mișcarea tendoanelor și formarea poziției corecte a arcului din față al piciorului. Pacienții pot merge după o zi. Singurul inconvenient este necesitatea de a purta încălțăminte specială (sau pantofi cu branț special) pentru o perioadă de timp după operație.
În formele avansate ale bolii este necesară osteotomia- tăierea oaselor. Oasele se fixează cu ajutorul unor șuruburi speciale, care nu trebuie îndepărtate ulterior. Perioada de reabilitare pentru acest tip de operație este de la 1 la 1,5 luni.
